糖尿病って、どんな病気?
![]() 糖尿病とは
糖尿病とは
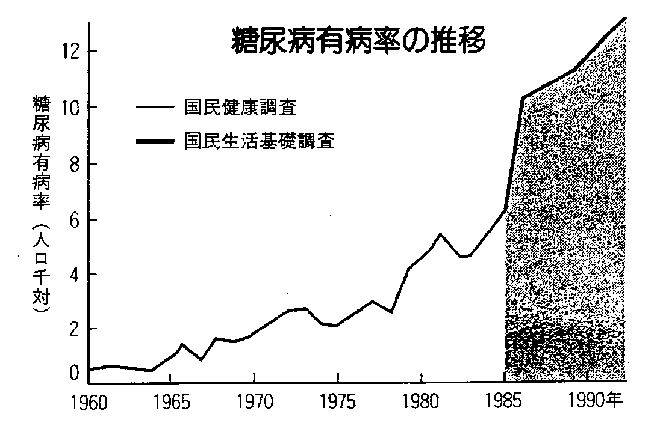
![]() 糖尿病の有病率と発症率
糖尿病の有病率と発症率
![]() 体にどんな変化が起こるのか
体にどんな変化が起こるのか
![]() 糖尿病の診断
糖尿病の診断
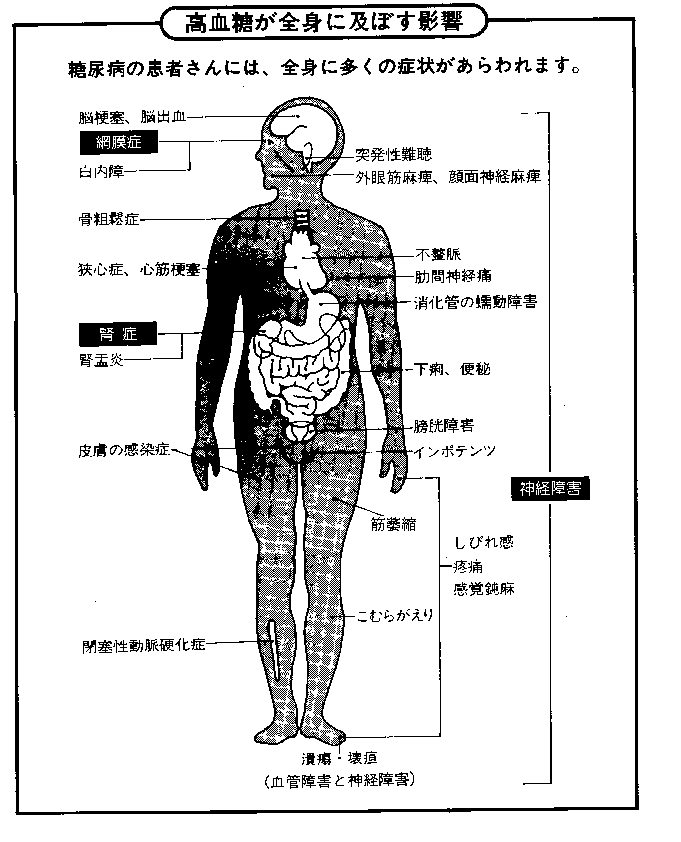
![]() 糖尿病の合併症
糖尿病の合併症
![]() 動脈硬化とは
動脈硬化とは 
![]() 糖尿病の治療
糖尿病の治療
![]() 糖尿病の食事療法
糖尿病の食事療法
![]() アルコールについて
アルコールについて
![]() お菓子について
お菓子について
![]() 喫煙について
喫煙について
![]() 運動療法
運動療法
![]() 薬物療法
薬物療法
| 糖尿病とは |
| すい臓で作られているインスリンというホルモンの作用不足によって起こる病気です。 食物として取り入れられた栄養素の一つである糖は、腸から吸収されて全身をめぐり、エネルギーとなって使われています。何らかの原因によってインスリンがうまく働かなくなると、糖が利用されずに血の中にたまり、血糖値が上がります。 |
|
1.糖の流れ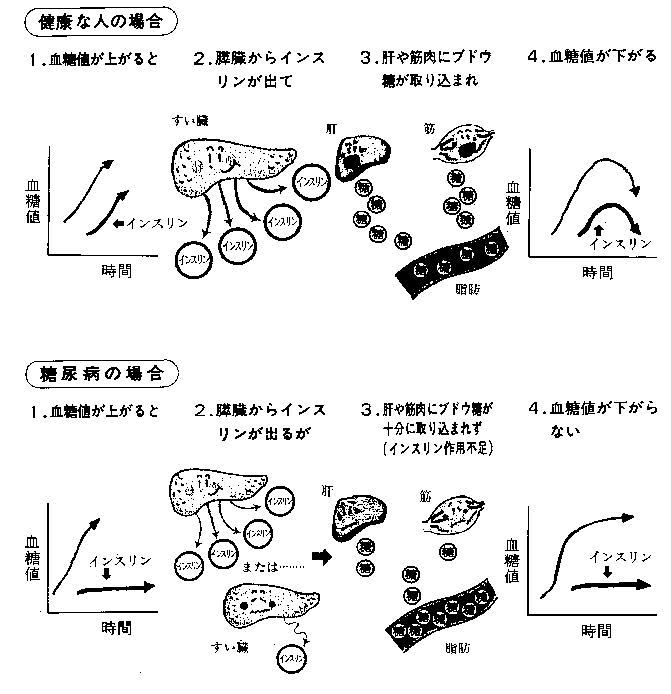 |
|
| 2.糖尿病の種類 インスリン依存型糖尿病とインスリン非依存型糖尿病 遺伝因子と環境因子 インスリン抵抗性とインスリン分泌不全 |
| 糖尿病の有病率と発症率 |
 |
| 体にどんな変化が起こるのか |
| 多くの場合は無症状です。(発病後10~20年の間) 尿の量が増える。のどが渇き、水を多量に飲む。 やたらとお腹がすいてよく食べる。 体重が減る。疲れやすい。手足がしびれる。 高血糖が著しいと、次のような症状が出ます。 |
|
 |
| 糖尿病の診断 |
|
糖尿病が疑わしいとき、確実に診断をつけるには血液をとって血糖値がどのくらいかを調べます。 ヘモグロビンA1c(グリコヘモグロビン) 血糖値と尿糖の関係 血糖コントロール基準
|
|||||||||||||||||||||||
| 糖尿病の合併症 |
| なぜ血糖コントロールが必要なのか? 高血糖を放置するとどうなるか? 血糖コントロールにより合併症は予防可能か? |
|
| A..慢性合併症 1.目の病気(糖尿病性網膜症) 2.腎臓の病気(糖尿病性腎炎) 3.神経障害(手足のしびれ、足の潰瘍、眼瞼下垂) 4.動脈硬化症(心筋梗塞、脳卒中) |
|
|
B.急性合併症 自分で砂糖が飲めない場合、意識がない場合は、周囲の手助けが必要です。 ・シックデイ対策(糖尿病以外の急性疾患の日の対応) ①食べ物を食べたり飲んだりできない時はすぐ病院へ連絡を。 |
| 動脈硬化とは |
体のすみずみまで酸素や栄養素を運ぶ重要な役割を果たしているのが動脈です。この動脈が年齢とともに老化して血管が弾力性を失われて硬くなったり、血管壁にコレステロール等の脂質が沈着し、血管が狭くなり、血液の流れが滞る状態を、動脈硬化といいます。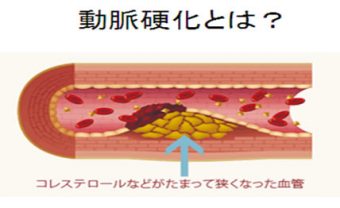 糖尿病、高血圧症や高脂血症といった生活習慣病があると、動脈硬化は発症しやすくなります。動脈硬化は狭心症や心筋梗塞などの虚血性心疾患、脳梗塞などの脳血管障害や閉塞性動脈硬化症の病気の原因となります。 検査でわかる動脈硬化 |
|
|
PWV/ABI検査 PWV(Pulse Wave Velocity):脈波伝播速度 |
 |
|
ABI(Ankle Brachial Pressure Index):上腕と足首の血圧比 |
 |
結果の見方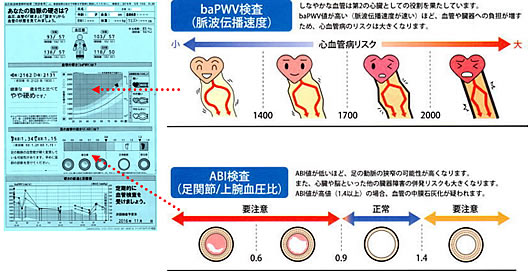 |
|
| 頸動脈エコー検査
頸動脈エコーは、首の左右にある頸動脈に 頸動脈は動脈硬化の好発部位で、頸動脈を
|
 |
血管壁の観察:内中膜複合体厚(IMT)の厚さを計測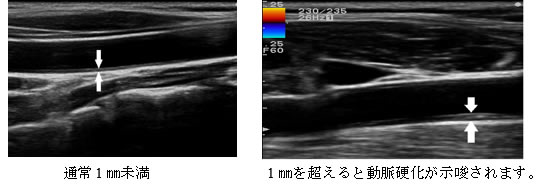 |
|
詰まり具合の観察:総頸動脈の血管腔を観察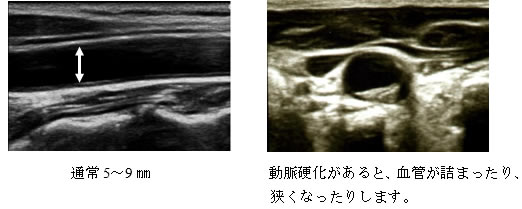 |
|
プラークの観察:プラークの大きさ、形、表面、硬さなどを観察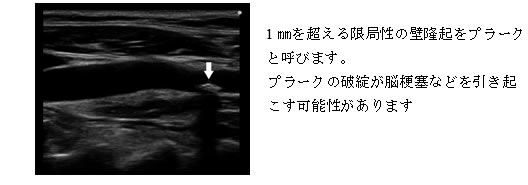 |
|
| 糖尿病の治療 |
| 糖尿病治療の目的 より健康な生活を送ること。 代謝状態をできるだけ正常に近づける。 合併症の予防 |
|
|
①食事 食べ過ぎを無くし、栄養のバランスを考え、規則正しく食べ、よく噛んで豊かな食事にする 糖尿病と診断されたらそれまでの自分自身の生活習慣について振り返ることが大切なことです。過食、肥満、運動不足、ストレスなどはすべて糖尿病発症の引き金になるものであり、前からすでに糖尿病がある人の場合には、悪化の誘因になるものです。 |
|
|
足の健康管理 ① 温かい石鹸水で毎日よく洗いましょう。湯に足をつけっぱなしにしたり、強くこすったりしないようにしましょう。 当院では「フットケア外来」を行い、患者の皆様の足の健康管理のお手伝いを致しております。 |
| 糖尿病の食事療法 |
|
必要最小限のエネルギーを摂取することでインスリンの需要量をおさえ、その食生活を続けインスリンの効きをよくすることにある。同時に栄養素のバランスを適切に保つことが必要である。 |
|||||||||||||||||||||||||||||
|
軽労働 25~30/㎏ |
|||||||||||||||||||||||||||||
|
食品交換表のしくみ 1単位は80キロカロリー=20~30分歩けるエネルギー
|
|||||||||||||||||||||||||||||
| アルコールについて |
飲酒が糖尿病に良くない理由 節制がなくなり、食事コントロールができなくなる 食事をせずお酒だけ飲んだ場合には、低血糖を起こす恐れ |
|
|
糖尿病患者でアルコールが許可される条件 ①血糖コントロールが良好 上記すべてを満たす場合、アルコール1日2単位までは許可できる ビールなら・・・・・・・・500ml アルコールはご飯と交換できません!! |
| お菓子について |
| 砂糖20g = 1単位 = 血糖100mg/dl 上がる。 まんじゅう1個 = 2単位 = 砂糖30g ケーキ 1個 = 4単位 = 砂糖60g |
|
上手なお菓子の食べ方 表2(果物)を我慢して、お菓子1単位を食後にゆっくり味わって食べましょう。 |
| 喫煙について |
| 糖尿病の人は基本的に禁煙が大事です。喫煙の害はニコチンだけでなく、煙に含まれるタール、一酸化炭素、炭酸ガスにもよるもので、肺がんをはじめとする様々なガンの発生率を高くしています。また、動脈硬化を促進すること、抹消の血流を悪くすること、不整脈をもたらすことも言われています。 |
| 運動療法 |
| すい臓で作られているインスリンというホルモンの作用不足によって起こる病気です。 食物として取り入れられた栄養素の一つである糖は、腸から吸収されて全身をめぐり、エネルギーとなって使われています。何らかの原因によってインスリンがうまく働かなくなると、糖が利用されずに血の中にたまり、血糖値が上がります。 |
|
|
なぜ運動療法が必要か?
①血のめぐりが良くなり、体のすみずみまで酸素がいきわたる ②運動筋でのインスリン作用が増える ③血圧が下がる ④肥満の解消 ⑤ストレスの解消 ⑥体力をつけ抵抗力を高める |
|
|
運動にはいろいろな種類がありますが、まずは階段のかけ上がりや、急な坂道を避け、平らな道を歩いてみましょう。糖尿病の運動療法として経験的に進められているのは、1回20~30分の散歩を1日1~2回してみることです。 |
|
|
どのくらいの強さの運動を、いつどれくらい
脈拍が100~120/分、軽く汗ばむ程度で食後1~2時間に15分以上を目安にしましょう。 |
|
|
安全な運動のために ①他人とおしゃべりしながら続けられる ②運動中、後に苦しさや痛みがない ③疲労がいつまでも残らない ④急に激しい運動をしない ⑤炎天下や長時間の運動の場合には水分補給をする ⑥寒冷時には保温に努める ⑦栄養や睡眠時間を十分にとる ⑧体調の悪いときは無理をしない ⑨低血糖の予防 ⑩自分にあった靴を選びましょう。 ⑪正しい位置に万歩計を取り付けましょう |
| 薬物療法 |
| 糖尿病の内服薬 1)薬の種類と効果 ①腸での糖の分解・吸収を抑え、食後の血糖が急に上がるのを防ぐ薬 食事直前に飲む おなら、お腹が張る 低血糖が起こりえる ②すい臓に直接働いてインスリンを分泌させる薬 原則として食前に飲む 低血糖が起こりえる 2)服用上の注意 ①飲み忘れ、下痢、食べられないときは低血糖を防ぐため服用しないようにしましょう。 ②高血糖を続けていると次第に薬が効かなくなります。 インスリンで血糖をよくしておくと、また薬が効くようになることがあります。 ③食事・運動療法を守らない人、酒を飲む人は薬が効きにくくなります。 ④自分の飲んでいる薬の種類、量、時間を覚えておきましょう。 |
|
|
インスリン注射療法
・インスリン注射が必要なとき |